Wir möchten Sie über Zahnbetterkrankungen, auch Parodontose oder Parodontitis genannt, informieren.
Wie sieht gesundes Zahnfleisch aus?
Gesundes Zahnfleisch ist blass rosa, liegt fest am Zahn an und blutet nicht beim Zähneputzen. Die Zahnwurzel ist dabei über sehr dünne Zahnhaltefasern am Kieferknochen befestigt.
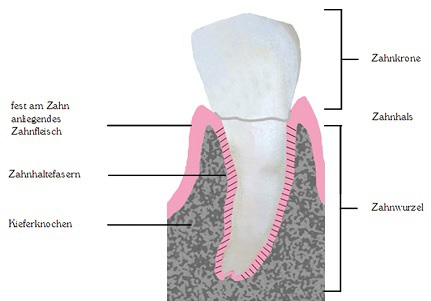
Was ist Parodontose und welche Folgen hat es?
Parodontitis ist eine durch Bakterien verursachte Entzündungserkrankung. Sie führt zu einem Rückgang des Zahnfleisches und des Kieferknochens, sodass der Zahn immer weniger durch die Zahnhaltefasern am Kieferknochen festgehalten wird und sich lockern kann. Über 80% aller erwachsenen Deutschen leiden unter einer leichten bis schweren Form der Parodontitis. Ab dem 35. Lebensjahr gehen mehr Zähne durch Parodontitis als durch Karies verloren. Zusätzlich steigt durch das Vorhandensein einer Parodontitis-Erkrankung das Risiko einen Herzinfarkt, einen Schlaganfall oder Krebs im Bereich der Speiseeröhre, des Kopfes und der Lunge zu erleiden um das Doppelte an. Die Wahrscheinlichkeit von Osteoporose (Knochenschwund) steigt um das 2 bis 4fache, einer Diabetes-Erkrankung sogar um das 2 bis 11fache und das Risiko einer Lungenentzündung um das 10fache. Komplikationen während der Schwangerschaft sind durch Parodontitis um das 4 bis 8-fache erhöht. So erklärt sich die Aussage, dass Parodontitis die eigene Lebenserwartung deutlich verkürzen kann.
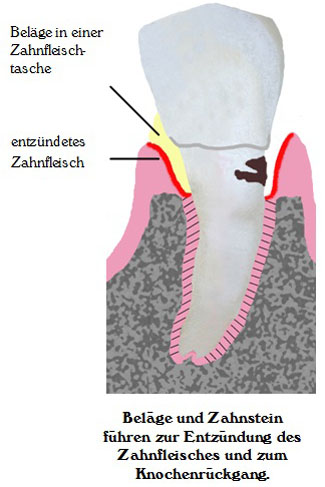
Anzeichen für Parodontitis
In der Regel verläuft die Erkrankung schmerzfrei und unbemerkt vom Patienten. Von den meisten Menschen wird sie erst wahrgenommen, wenn sie sehr weit fortgeschritten ist.
Dabei sind die Warnzeichen für Parodontitis erkennbar:
- Rotes, geschwollenes Zahnfleisch
- oder das Zahnfleisch blutet gelegentlich beim Zähneputzen
- oder Mundgeruch und schlechter Geschmack
- oder Zahnfleischrückgang und damit freiliegende Zahnhälse
- oder Zahnwanderungen
- oder sich lockernde Zähne.
Zusätzlich können wir am Röntgenbild erkennen wie weit die Erkrankung vorangeschritten ist.
Manchen Sie jetzt hier online den kostenlosen Parodontitis-Check
Sie haben hier die Möglichkeit online an dem von der Bundeszahnärztekammer entwickelten, anonymen Parodontitis-Check teilzunehmen. Mit Ihren ehrlichen Antworten auf 10 Fragen zu Ihrem persönlichen Parodontitis-Risiko bekommen Sie als Ergebnis die Antwort, ob Ihre derzeitigen vorbeugenden Maßnahmen ausreichen, Parodontitis zu vermeiden oder ob doch besser eine zahnärztliche Kontrolle auf Parodontitis stattfinden sollte.
Wie entwickelt sich eine Parodontitis?
An den schwer zugänglichen Stellen bleiben auch bei gründlichem Zähneputzen Beläge und Zahnstein zurück. Die Bakterien in den Belägen entzünden nur den kleinen Anteil vom Zahnfleisch, der direkt am Zahn anliegt. Dieser schwillt an, wird rot und fängt leicht an zu bluten. Erste Zahnhaltefasern gehen verloren, immer mehr Beläge können sich in den Zahnfleischtaschen ansammeln.
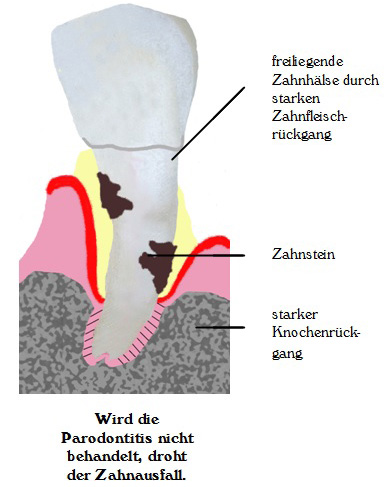
Wie schreitet die Parodontitis voran?
Werden die Beläge und der Zahnstein nicht durch eine Behandlung beim Zahnarzt entfernt, entzündet sich noch mehr Zahnfleisch. Weitere Zahnhaltefasern und immer mehr Kieferknochen werden aufgelöst. Der Zahn wird weniger und weniger durch die Zahnhaltefasern am Kieferknochen gehalten und wird lockerer. Am Ende droht der Zahnausfall.
Wie wird Parodontitis behandelt?
Zuerst wird eine professionelle Zahnreinigung durchgeführt. Diese umfasst das Entfernen aller Ihrer Zahnbeläge, die gründliche Reinigung und die Politur Ihrer Zähne oberhalb des Zahnfleisches mit professionellen Hilfsmitteln, die auf Ihre individuelle Mundsituation abgestimmt werden. Lesen Sie bitte zu diesem Thema auch unsere Informationen unter „Professionelle Zahnreinigung“.
Vermessung der Zahnfleischtaschen
Mit speziellen Instrumenten wird anschließend bestimmt, wie viel Kieferknochen verloren gegangen ist und wie tief die Zahnfleischtaschen sind.

aMMP-8 Speicheltest zur Bestimmung des Entzündungsgrades der Parodontitis
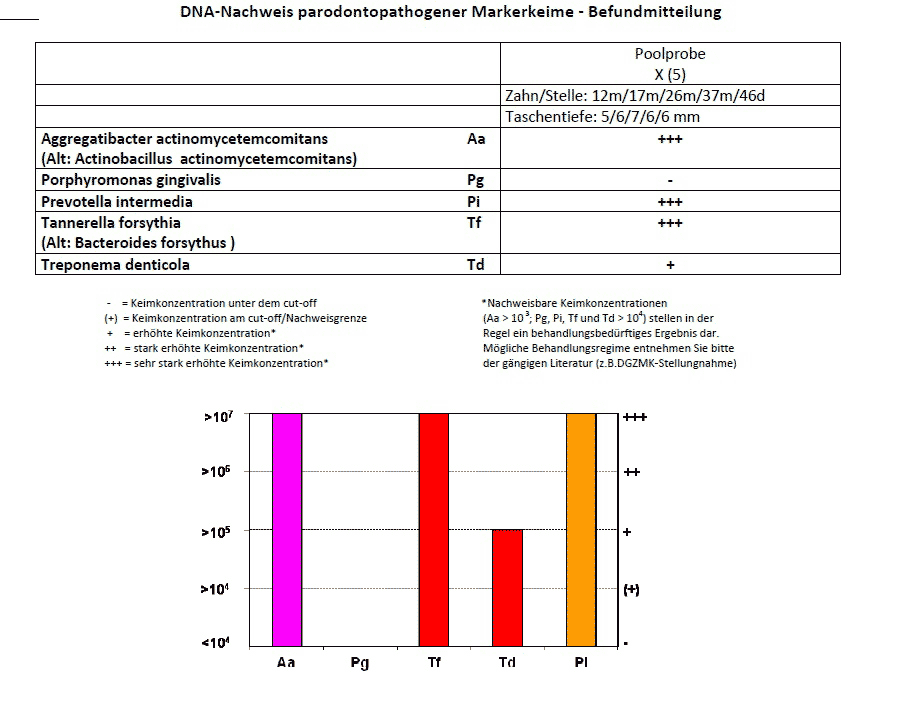
Wie bereits erwähnt, ist die Parodontitis durch verschiedene aggressive Bakterienarten verursacht. Wird durch die Speicheltest-Analyse des Marker-Enzyms aMMP-8* der Entzündungsgrad der Parodontitis bestimmt, kann gegen diese Bakterien gezielt vorgegangen werden, um ein weiteres Voranschreiten des Knochenabbaus und andere invasivere Behandlungen zu vermeiden. *Dabei steht aMMP-8 für das Marker-Enzym aktive Matrix-Metalloproteinase-8, das den Abbau der Kollagen-Zahnhaltefasern durch die Parodontitis anzeigt.
Medikamententräger-Schiene
Eine sehr effektive Möglichkeit zur notwendigen Bakterienreduktion und damit zur Vollständigen-Mund-Desinfektion (FMD-Konzept: Full mouth desinfection) stellt die Einbringung von Chlorhexidin-Gel gefüllten Schienen über Zähne und Zahnfleisch dar. Es gibt derzeit keinen antibakteriellen Wirkstoff mit derart geringen Nebenwirkungen, der Zahnfleischentzündungen ebenso effektiv reduziert wie Chlorhexidin (veröffentlicht in: Dentalzeitung Nr. 3, 2005). Durch Zahnfleischrückgang verursachte Zahnüberempfindlichkeiten lassen sich ebenfalls mit diesen Schienen und einem Fluorid-Gel wirksam behandeln.
LASER-Behandlung = Antibiotika-Verzicht
Durch den Einsatz eines speziellen LASERs werden die Bakterien in den Zahnfleischtaschen abgetötet, so dass in unserer Praxis bei 9 von 10 Patientinnen und Patienten während und nach einer Parodontitis-Behandlung auf Antibiotika verzichtet werden kann*. Dieses moderne Verfahren heißt antibakterielle PhotoDynamische Therapie (aPDT).
*ausgenommen sind Patientinnen/Patienten mit bestimmten Allgemein-Erkrankungen oder Medikamenten, die die eigene Immunabwehr am Zahnfleisch deutlich schwächen.
Minimalinvasive Parodontitisbehandlung
Unter Betäubung werden der Zahnstein und die Beläge unterhalb des Zahnfleisches in den tiefen Zahnfleischtaschen mit kleinen Handinstrumenten und speziellen minimal-invasiven Ultraschallinstrumenten entfernt. Lediglich an diesem Behandlungsschritt beteiligt sich die gesetzliche Krankenkasse. Aber nur in Kombination mit der Bestimmung des Entzündungsgrades, den Medikamententräger-Schienen und dem LASER werden die aggressiven Bakterien in den Zahnfleischtaschen abgetötet und die Entzündungen, Rötungen und Schwellungen gehen zurück. Ihr Zahnfleisch strafft sich und legt sich wieder an die Zähne. Entgegen anderen Verfahren ist unsere moderne Parodontitis-Behandlungsmethode hierdurch deutlich schonender und führt zu deutlich besseren Ergebnissen.
Knochenaufbau (Regenerative Therapie)
Durch Parodontitis verloren gegangener Kieferknochen wird vom Körper nicht wieder neu gebildet. Daher ist es in einigen Fällen sinnvoll, verlorenen Kieferknochen durch eine Behandlung bei uns wiederherzustellen, um Ihren Zähnen wieder mehr Halt zu geben. Bei dieser regenerativen, d.h. knochenaufbauenden Behandlung wird auf die nicht mehr vom Kieferknochen umschlossene Wurzeloberfläche des Zahnes ein Schmelz-Matrix-Protein aufgetragen. Dieser spezielle Eiweißwirkstoff bewirkt eine Knochen- und Zahnhaltefaserneubildung. In bestimmten Fällen muss zusätzlich Knochenersatzmaterial aufgebracht werden. Nach einer Regenerationszeit ist beim Ausmessen eine Verkleinerung und damit Gesundung der Zahnfleischtaschen und im Röntgenbild die Kieferknochenneubildung erkennbar.
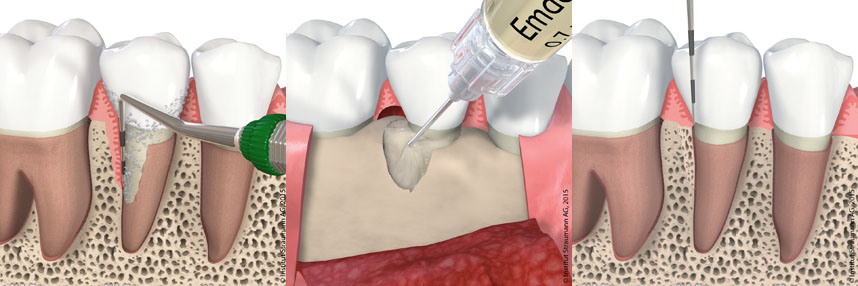
Grafik: © Institut Straumann AG, 2022. Alle Rechte vorbehalten. Mit freundlicher Genehmigung der Institut Straumann AG.
Warum ist Ihre weitere Mitarbeit für den dauerhaften Erfolg entscheidend?
Die Parodontitis ist eine chronische Erkrankung, dass heißt, ohne regelmäßige Behandlung wird sie bei Ihnen immer wieder auftreten und den Zahnhalteapparat weiter zerstören. Daher ist je nach individuellem Befund und Risiko eine professionelle Zahnreinigung im Abstand von 3-6 Monaten Ihre einzige Möglichkeit, um einen erneuten Ausbruch der Parodontitis-Erkrankung bei Ihnen zu verhindern (Empfehlung der Stiftung Warentest- Buch: Gesunde Zähne). Ihre gesetzliche Krankenkasse übernimmt nach einer Parodontitis-Behandlung ein Großteil der Kosten an zukünftigen 2-6 professionellen Zahnreinigungen als Unterstützende Parodontitis-Therapie (UPT).
Titelfoto (links): Michaela Kuhn
Titelfoto (rechts): kurhan // Shutterstock


 040 / 81 49 42
040 / 81 49 42 